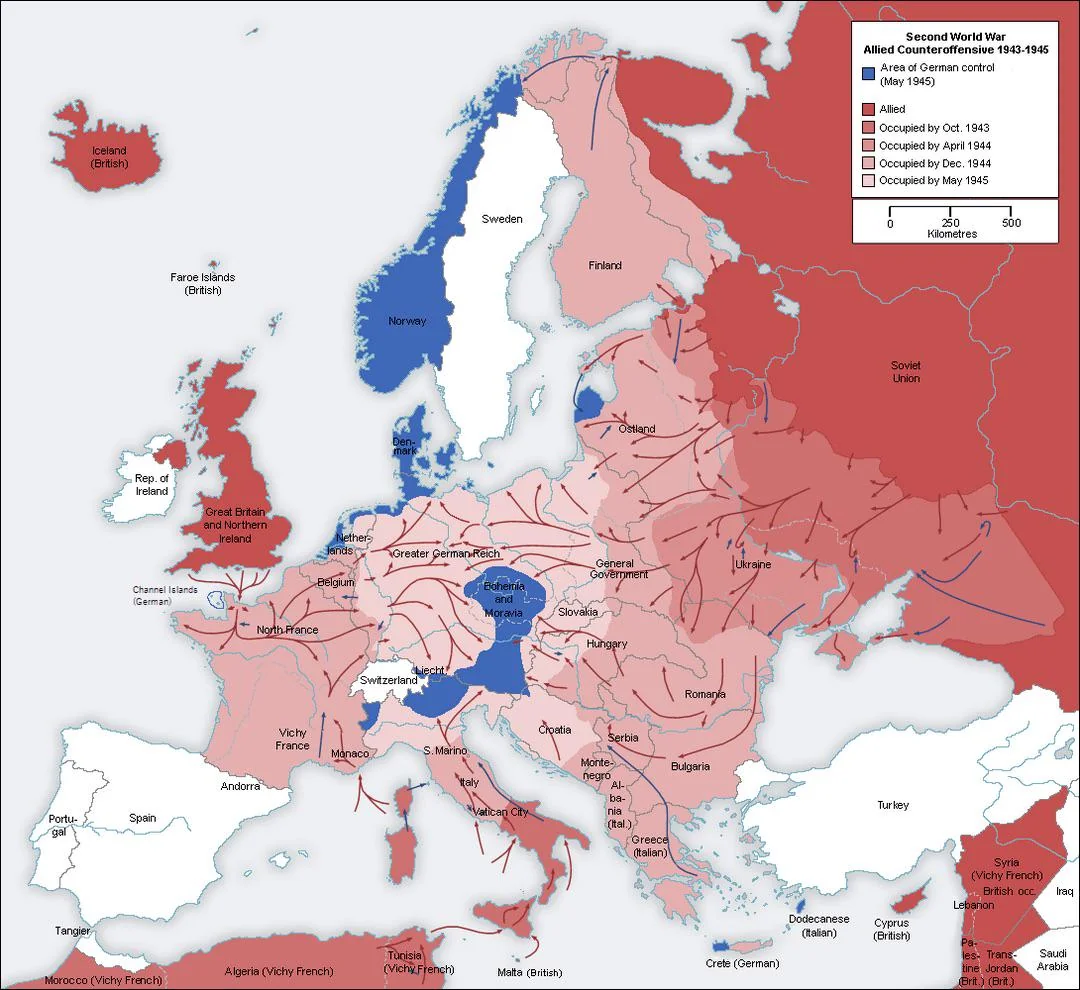
- Farklı ülkelerde, farklı sağlık kuruluşlarında toplanan mortalite, morbidite karşılaştırması
- Sağlık politikaları için veri oluşturma ve önceliklerin belirlenmesi
- Sağlık hizmetlerinin ve programlarının planlanması ve değerlendirilmesi
- Tıbbi ve halk sağlığı araştırmaları
- Hastalık kayıtları (disease registry)
- Ödeme sistemleri (örneğin case-mix, DRG)
- Sağlık durumu ve trent analizi
- En önemli ölüm nedenleri
- Sağlık göstergeleri
- Kritik unsurların belirlenmesi
- Risk grupları
- Tıbbi ve sağlıkla ilgili araştırma gereksinimi
- Yerel seviyede hastalıkların, vakaların araştırılması ve kontrol ölçüleri
- Belirli nüfus guruplarının problemleri (örneğin, anne, bebek, adölesan, yaşlı nüfus)
- Bakımın kalitesi
- Özel programların çıktıları
- Farklı teknolojilerin kullanımı
- Kalite güvence sistemleri
- Sağlık hizmetlerinin kullanımını belirleme
- Sağlık hizmetlerinde klinik karar verme ve iletişim
- Çıktının izlenmesi
- Performans ölçümü
- En fazla görülen hastalıklar ve yaralanmalar
- Hastalıkların bildirimi
- Politikaların ve önceliklerin belirlenmesi
- Hizmetlerin, kaynak kullanımının ve sağlık hizmetleri maliyetlerinin izlenmes
- Sağlık hizmetleri araştırmaları ve tedavilerin geliştirilmesi
- En çok görülen/ birincil hastalıklar bilgi sağlama
- Sağlık hizmetleri yönetimi ve politikalarda karar verme
ICD-10 onuncu revizyonun 1990 yılında Dünya Sağlık Örgütü tarafından onaylanmasından bu yana bütün genel epidemiyolojik amaçlar ve birçok sağlık yönetimi amaçları için uluslararası standartlarda tanısal sınıflama olmuştur. Bunlar arasında, nüfus gruplarının genel sağlık durumunun analizi, etkilenen bireylerin karakteristikleri ve şartları gibi değişkenlerle ilişki içerisinde hastalıklar ve diğer sağlık sorunlarının insidans ve prevalansının izlenmesi bulunmaktadır. Kategoriler aynı zamanda, karar verme ile geri ödeme sistemlerini desteklemek ve tıbbi bilginin bağımsız dokümantasyonu için de kullanışlıdır. ICD-10, defin ruhsatları ve hastane kayıtları dâhil birçok tipteki sağlık ve yaşamsal kayıtlara geçirilmiş olan hastalık ve diğer sağlık problemlerini sınıflamak için kullanılır. Bu kayıtlar, klinik ve epidemiyolojik gayeler için tanısal bilginin depolanması ve geri çağrılmasına olanak vermelerine ilaveten, aynı zamanda, DSÖ Üye Devletleri tarafından ulusal mortalite ve morbidite istatistiklerinin derlenmesi için de bir temel teşkil etmektedir. ICD-10, alfa nümerik kodlama yapısına sahiptir. İlk basamakta bir harf ve diğer iki basamakta 0-9 arasında yer alan rakamlardan oluşan bir yapıdır. ICD-9 ICD-10 003 A03 008.1 A08.1 ICD – 10 üç ciltten oluşmaktadır. 1. Cilt (Tanı Listeleri): Üç ve dört karakter düzeylerinde hastalık ve ölüm tanı listelerini, neoplazilerin morfolojik sınıflamasını, özel tabulasyon listelerini, tanımlamaları ve adlandırma düzenlemelerini içermektedir. Kodlayıcının tek başına 1. cildi kullanarak doğru kodlamayı yapabilmesi teorik olarak olanaklı olmasına karşın, bu zaman alır ve kodlamalarda hatalara neden olabilir. 2. Cilt (Kullanma Kılavuzu): ICD’nin yapısını açıklayan genel bilgileri ve kullanımı hakkında bilgileri içermektedir. 3. Cilt (Alfabetik Dizin -İndeks): ICD-10’da yer alan tüm hastalıkların ve hastalık etkenlerinin alfabetik indeksi bulunmaktadır.

Tıbbi kayıtlardan elde edilen verilerin kullanımı, sağlık hizmetlerinin kalitesini artırmaktan, yeni tedaviler geliştirmeye ve kamu sağlığı politikalarını şekillendirmeye kadar geniş bir yelpazede hayati öneme sahiptir. Ancak bu verilerin kullanılması, etik, hukuki ve gizlilik konularını da beraberinde getirir.
Tıbbi Kayıt Verilerinin Kullanım Alanları
Tıbbi kayıtlar (elektronik sağlık kayıtları, laboratuvar sonuçları, radyolojik görüntüler, reçete bilgileri vb.) genellikle üç ana amaçla kullanılır:
1. Klinik ve Operasyonel Kullanım
Bu, verilerin günlük sağlık hizmetleri ve yönetimi için kullanıldığı alandır:
- Tedavi ve Bakım: Hekimlerin hastanın geçmişini görerek doğru teşhis koyması, tedavi süreçlerini kişiselleştirmesi ve ilaç etkileşimlerini kontrol etmesi.
- Hizmet Kalitesini Artırma: Hastanelerin ve sağlık kuruluşlarının bekleme sürelerini, enfeksiyon oranlarını ve tedavi sonuçlarını analiz ederek operasyonel verimliliği ve kalitesini artırması.
- Maliyet Yönetimi: Kaynakların etkin kullanımını sağlamak ve sağlık harcamalarını optimize etmek.
2. Araştırma ve Geliştirme (Ar-Ge)
Tıbbi kayıt verileri, tıp biliminin ilerlemesi için kritik bir kaynaktır:
- Epidemiyoloji: Hastalıkların toplumdaki yayılımını, nedenlerini ve risk faktörlerini incelemek. (Örneğin, belirli bir coğrafi bölgede kanser oranlarındaki artışı tespit etmek.)
- İlaç ve Tedavi Geliştirme: Yeni ilaçların veya cerrahi tekniklerin etkinliğini ve güvenliğini geniş hasta grupları üzerinde karşılaştırmalı olarak analiz etmek.
- Kişiselleştirilmiş Tıp: Genetik ve yaşam tarzı verileriyle klinik kayıtları birleştirerek, bireyin hastalığa yanıtını önceden tahmin etmeye çalışan algoritmalar geliştirmek.
3. Kamu Sağlığı ve Politika Oluşturma
Veriler, geniş toplulukları etkileyen kararların alınmasında temel teşkil eder:
- Hastalık Takibi: Salgınların erken tespiti ve yayılımının izlenmesi (Sürveyans).
- Politika Geliştirme: Sigorta kapsamı, aşı politikaları ve halk sağlığı kampanyaları için veri bazlı kararlar almak.
- Risk Modellemesi: Belirli risk grupları için önleyici sağlık programları oluşturmak.
Etik ve Hukuki Zorluklar (Gizlilik)
Tıbbi kayıt verilerinin bu kadar faydalı olmasına rağmen, kullanımında karşılaşılan en büyük engeller hasta mahremiyeti ve veri güvenliğidir.
1. Hasta Onayı (İzin)
Verilerin araştırma veya ikincil amaçlarla kullanılabilmesi için genellikle hastadan aydınlatılmış onam (bilgilendirilmiş izin) alınması gerekir. Bu, veri kullanımının amacını, kapsamını ve potansiyel risklerini hastaya açıkça bildirmeyi gerektirir.
2. Veri Anonimleştirme ve Sözde Anonimleştirme
Verilerin araştırma amaçlı kullanımında, hastanın kimliğini korumak esastır:
- Anonimleştirme: Veri setinden kişinin ad, soyad, adres gibi doğrudan kimliğini belli eden bilgileri kalıcı olarak çıkarmaktır.
- Sözde Anonimleştirme (Pseudonymization): Doğrudan tanımlayıcıları (ad, soyad) kaldırıp, yerine yalnızca araştırmacının bileceği bir kod veya takma ad (pseudonym) koymaktır. Bu yöntem, verilerin gerektiğinde orijinal kaydıyla eşleştirilebilmesi imkânını bırakır.
3. Yasal Düzenlemeler
Ülkeden ülkeye değişmekle birlikte, sağlık verileri genellikle en sıkı korunan veri kategorisidir ve bu alanda özel yasalar bulunur. Türkiye’de bu süreç, temel olarak Kişisel Verilerin Korunması Kanunu (KVKK) ve ilgili ikincil düzenlemelerle yönetilir. Bu yasalar, sağlık verilerinin işlenmesi, paylaşılması ve saklanması süreçlerini çok sıkı kurallara bağlar.
Tıbbi verilerin etik ve güvenli bir şekilde kullanılması, hem toplumsal faydayı en üst düzeye çıkarmak hem de bireysel hakları korumak için zorunludur.